|
Глава 167
Патология
Морфологически характеризуется образованием очагов демиелинизации («бляшек») различной величины и «возраста», рассеянных в белом веществе ЦНС, со склонностью к расположению в перивентрикулярном и субпиальном белом веществе мозга, зрительных нервах, стволе головного мозга, мозжечке и спинном мозгу.
Клинические проявления
Заболевание начинается на 3-4-м десятилетии жизни рецидивирующими очаговыми неврологическими симптомами, проявляющимися с различными интервалами, длящимися неделями, с последующим возможным регрессом. Реже имеет место медленно прогрессирующее течение. Обострение заболевания может быть вызвано утомлением, стрессом, физической нагрузкой или жарой. Клинические проявления PC изменчивы (табл. 167-1), обычно имеется слабость и (или) нарушение чувствительности конечностей, снижение зрения, нарушения походки и координации, частые и императивные позывы к мочеиспусканию. Изменения мотори-ки могут выражаться в ощущении тяжести конечности, ее слабости, ригидности или неловкости. Обычные субъективные расстройства - парестезии (ощущение покалывания, онемения в какой-либо зоне). Неврит зрительного нерва ведет к неясному или затуманенному зрению, особенно в центральной части поля зрения, часто с сопутствующими болями в ретроорбитальной области, усиливающимися при движении глаз. Поражение ствола головного мозга сопровождается диплопией, нистагмом, головокружением, болями в области лицевой части черепа (включая невралгию тройничного нерва), онемением лица, слабостью мимических мышц или гемис-пазмом лица. Нарушения координации, атаксия, тремор и дизартрия свидетельствуют о поражении мозжечка. Диагностические критерии PC перечислены в табл. 167-2 и должны помочь клинической оценке, но не заменить ее.
Физикальное исследование
Могут быть выявлены изменения полей и снижение остроты зрения, нарушение цветового восприятия, бледность соска или неврит зрительного нерва, патологические зрачковые рефлексы, нистагм, внутриядерная офтальмоплегия (нарушение приведения и нистагм одного глаза при взгляде в сторону), онемение лица или слабость лицевых мышц, дизартрия, нарушение координации движений, атаксия, слабость или спастичность мышц, гиперрефлексия, утрата брюшных рефлексов, клонус стопы, симптом Бабинского, нарушения чувствительности.
Таблица 167-1 Начальные симптомы
рассеянного склероза
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
* Симптом Лермитта - внезапная кратковременная боль, возникающая при наклоне головы и распространяющаяся сверху вниз по позвоночнику. Источник: After Matthews et al: HPIM-13, p. 2288.
Инструментальные исследования
МРТ - наиболее чувствительный метод выявления демиелинизирующих поражений. МР-сканирование выявляет патологию у более чем 90 % больных с определенным PC. Внутривенное введение производных гадолиниума (магневист, ом-нитскан) может повысить эффективность обнаружения очагов поражения. КТ-ска-нирование, особенно с высокими дозами контраста и задержкой изображения, также может обнаружить бляшки. Исследование зрительных, слуховых и соматосенсор-ных вызванных потенциалов имеет диагностическую ценность при клинически «немых» поражениях. Один или более видов вызванных потенциалов бывает патологическим более чем у 80 % больных с достоверным диагнозом PC. Изменения СМЖ включают: обнаружение моноспецифических аутоантител (75-90 %), повышение уровня IgG (80%) и основного белка миелина, умеренного лимфоцитарного плео-цитоза (5-75 клеток в 25%), небольшого повышения общего белка. Исследование уродинамики необходимо для диагностики и терапии нарушений функции мочевого пузыря. КТ-сканирование, МРТ-исследование и миелографию применяют для исключения других патологических процессов, имитирующих PC.
Лечение
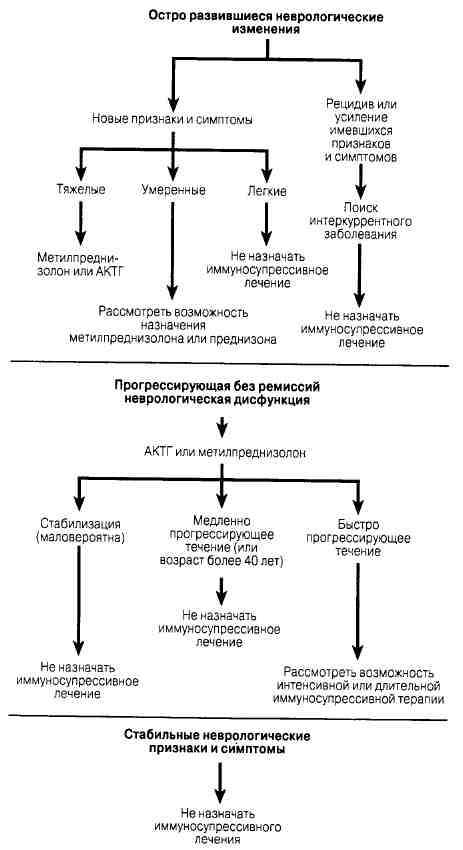
PC находится в состоянии непрерывного усовершенствования и развития. Варианты выбора схем лечения представлены на рис. 167-1. Глюкокортикоиды весьма эффективны для уменьшении тяжести острых приступов, хотя не доказана их эффективность в повышении степени излеченности больных или предотвращении последующего нарастания неврологической дисфункции. Терапевтические схемы приведены в табл. 167-3. Некоторые авторы полагают, что иммуносупрессоры (цик-лофосфамид) снижают частоту обострений и прекращают прогрессирование заболевания, но пока нет единого мнения по поводу этого вида лечения. В недавних исследованиях высказано предположение, что р-интерферон может быть эффективен для отдельных больных с заболеванием, развивающимся по схеме «рецидив-ремиссия».
Таблица 167-2 Диагностические критерии
рассеянного склероза
ДИАГНОСТИЧЕСКИЕ КАТЕГОРИИ
1. Достоверный PC: полное соответствие
всем 6 диагностическим критериям.
2. Вероятный PC: имеются все 6
диагностических критериев, однако а) симптомы лишь одного очага поражения
ЦНС, несмотря на два эпизода неврологических расстройств в анамнезе, или
б) в анамнезе лишь один эпизод неврологических расстройств и не связанные
с ним неврологические расстройства выявлены при обследовании.
3. Подозрение на PC: все 6 диагностических
критериев имеются, кроме эпизода неврологических расстройств и неврологических
нарушений, выявленных при обследовании.

Табл. 167-3 Лечебные схемы при рассеянном
склерозе
МЕТИЛПРЕДНИЗОЛОН
Метилпреднизолон разводят в 500 мл 5% раствора декстрозы и вводят медленно в течение 4-6 ч, лучше с утра:
1000мг/сутхЗдня
500 мг/сут х 3 дня
250 мг/сут х 3 дня
МЕТИЛПРЕДНИЗОЛОН ИЛИ ПРЕДНИЗОН
Метилпреднизолон, 1000 мг/сут внутривенно
3 дня, параллельно преднизон внутрь 1 мг/кг/сут х 14 дней
Ряд других терапевтических
схем, включающих применение антител против специфических субпопуляций лимфоцитов,
плазмаферез, циклоспорин А, 4-амино-пиридин и гипербарическую оксигенацию,
находятся в стадии изучения. Поддерживающая терапия может включать антихолинергические
препараты, легкие мышечные релаксанты, постоянный катетер для устранения
симптомов дисфункции мочевого пузыря; диазепам, баклофен и дантролен для
устранения спазма мышц-сгибателей; фенитоин и карбамазепин для устранения
дизестезии. Клоназепам полезен больным с интенционным тремором.
| Главная страница |
|